Olá pessoal, tudo bem com vocês??
Nas ultimas postagens falamos sobre imunologia, células, órgãos e imunidade inata. Todos esses posts servem para compreendermos melhor um processo super importante do sistema imune, a inflamação!!
Vamos aprender mais sobre inflamação?
Inflamação
As reações inflamatórias foram descritas desde os tempos antigos. Já no século IV a.C., Hipócrates já relatava os sinais clássicos de inflamação: vermelhidão (rubor), dor (dolor), calor (calor) e inchaço (tumor).
Galeno, um médico romano (século II d.C.), propôs um quinto sinal – perda da função. Desde então, nos últimos dois mil anos, apenas mais um sinal foi adicionado a um quadro clínico geral de inflamação: uma mudança do equilíbrio ácido-base para pH ácido (acidose) devido à hipóxia.

Legenda: Conhecidos desde os tempos antigos, os sinais cardinais da inflamação costumam ser retratados com os Atlantes (segundo a mitologia foram gigantes que viveram 18 milhões de anos atrás, em um continente chamado Atlântida) sofrendo de um certo sintoma correspondente da inflamação. Imagem obtida ((1)
Vamos entender como acontece??
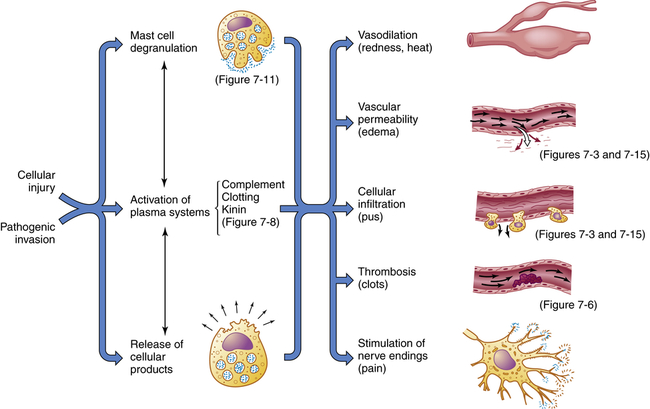
Imagem obtida(2).
A resposta inflamatória aguda pode ser desencadeada por infecção ou lesão tecidual envolve a entrega coordenada de componentes do sangue (plasma e leucócitos) para o local da infecção ou lesão 1,2.
Diversos mecanismos podem desencadear o inicio desse processo, como: Infecção (vírus, bactérias, etc.); Trauma mecânico; Temperatura (excessivamente alta ou baixa); Agentes químicos; Radiação – UV; reação autoimune; Isquemia (suprimento inadequado de sangue)(3).
No entanto, focaremos no processo que acontece quando este mecanismo é desencadeado por uma infecção microbiana (particularmente infecções bacterianas), na qual o seu start é através da ativação dos receptores do sistema imunológico inato, como receptores Toll-like (TLRs) e NOD (proteína de domínio de oligomerização de ligação de nucleotídeo) receptores semelhantes (NLRs) 3, os famosos PRR (do inglês Pattern Recognition Receptors).
Este reconhecimento inicial da infecção é mediado por macrófagos e mastócitos residentes no tecido, levando à produção de uma variedade de mediadores inflamatórios, incluindo quimiocinas, citocinas, aminas vasoativas, eicosanóides e produtos de cascatas proteolíticas (4).
Nesse contexto, podemos dividir esse processo inflamatório em dois, uma modificação vascular local e promovido pela ativação celular – efeito celular.
Vamos iniciar pelo vascular?
Imagem obtida (5).
Com a ativação das células o processo inflamatório leva a uma vasoconstrição reflexa – local, para evitar perda excessiva de sangue. Porém paralelamente os mastócitos ativados liberam histamina no local, potente vasodilatador que levará a formação de um exsudato inflamatório local no intuito de trazer mais oxigênio, nutrientes e mais células de defesa (neutrófilos por exemplo).
Com o aumento desses fluidos no local da inflamação também possibilita uma diluição de possíveis toxinas liberadas pelo microrganismo que levou a essa ativação. Nesse momento também temos a compartimentalização da inflamação através da presença de fibrinogênio.
Com isso, a alteração vascular local já nos fornece o calor no local ocasionado pela vasodilatação e consequente vermelhidão, assim como o inchaço devido ao acumulo de fluidos no local.
Efeito celular
Após a ativação dos PRR das células localizadas no tecido, a liberação de mediadores inflamatórios levou a formação de um exsudato inflamatório local, composto por: proteínas plasmáticas e leucócitos (principalmente neutrófilos) que normalmente estão restritos aos vasos sanguíneos agora ganham acesso, através das vênulas pós-capilares, aos tecidos extravasculares em o local da infecção (ou lesão).
Através da vasodilatação, o endotélio dos vasos é ativado, permitindo a diapedese que é a entrada seletiva de neutrófilos, evitando a saída de eritrócitos.
Esta seletividade é proporcionada pela ligação de selectinas presentes nas células endoteliais com integrinas e receptores de quimiocinas presentes nos neutrófilos, que ocorre na superfície endotelial, bem como nos espaços extravasculares (onde as proteínas plasmáticas recém-depositadas formam uma matriz provisória para a ligação de integrinas leucocitárias) (4,6).
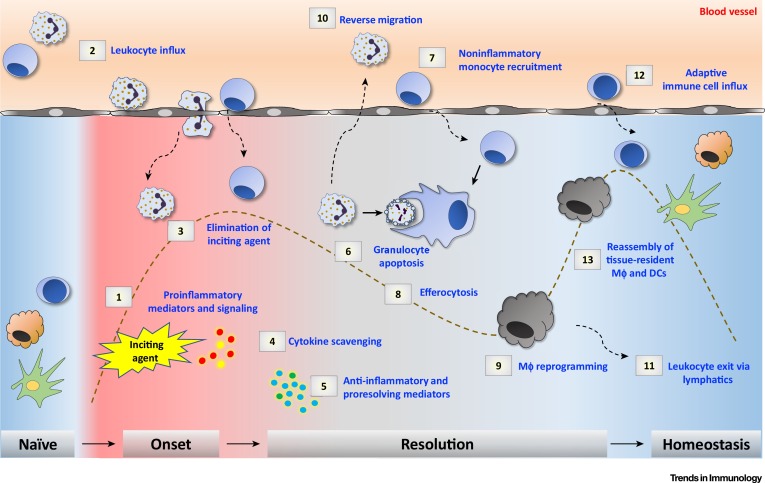
Imagem obtida (7).
Quando os neutrófilos alcançam o local do tecido afetado, tornam-se ativados, ou por contato direto com patógenos ou por meio da ação de citocinas secretado pelas células residentes no tecido previamente ativadas.
Os neutrófilos liberam o conteúdo tóxico de seus grânulos, que incluem espécies reativas de oxigênio (ROS) e espécies reativas de nitrogênio, proteinase (6), catepsina G e elastase (8). Esses efetores altamente potentes não possuem a capacidade em diferenciar os alvos microbianos e as células do hospedeiro, portanto, danos teciduais são inevitáveis (9).
Uma resposta inflamatória aguda bem-sucedida resulta na eliminação dos agentes infecciosos seguido por uma fase de reparo, que é mediado principalmente por macrófagos residentes em tecidos e recrutados (10).
Com a lesão tecidual há a formação de eicosanoides onde a fosfolipase A2 irá converter os fosfolipídios ali dispersos em ácido araquidônico que poderá sofrer ação pelas cicloxígenases 1 ou 2 e formar as prostaglandinas as quais causam uma maior permeabilidade capilar e também atuam com quimiotaxia, atraindo células como macrófagos especializadas na fagocitose de restos celulares resultantes durante o processo inflamatório.
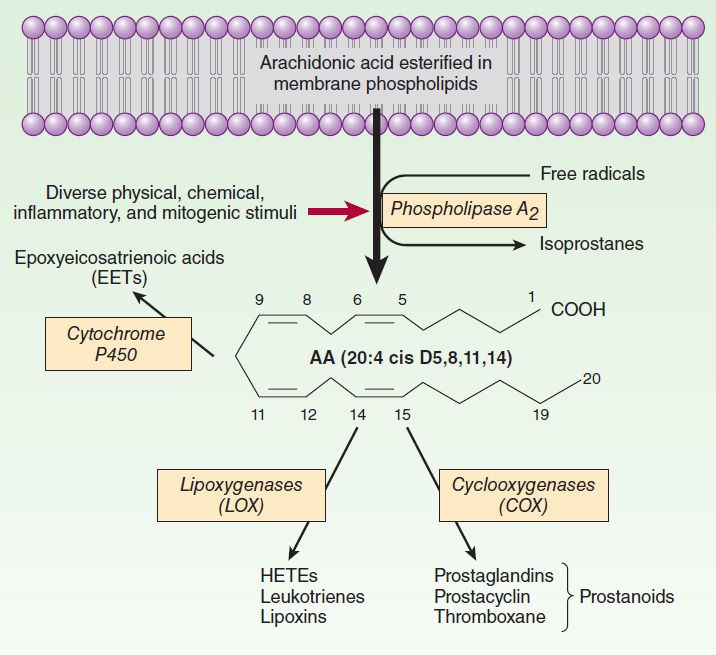
Também são responsáveis pela dor local. Caso esse ácido araquidônico sofra a ação por uma lipoxígenase irá formar os leucotrienos os quais são responsáveis também pelo aumento da permeabilidade vascular e favorecendo, portanto, o edema local.
A mudança nos mediadores lipídicos das prostaglandinas pró-inflamatórias às lipoxinas, que são anti-inflamatórias, é crucial para a transição da inflamação à resolução. As lipoxinas inibem o recrutamento de neutrófilos e, em vez disso, promove o recrutamento de monócitos, que assim que adentram o tecido, se transformam em macrófagos e promovem a remoção das células mortas e iniciam o reparo tecidual (10).
Resolvinas e proteinas, que constituem outra classe de mediadores lipídicos, bem como um fator de crescimento transformador-β e fatores de crescimento produzidos por macrófagos, tendo um papel crucial na resolução da inflamação, incluindo o início da reparação tecidual (10,11).
Se a resposta inflamatória aguda não consegue eliminar o patógeno, o processo inflamatório persiste e adquire novas características. O infiltrado de neutrófilos é substituído por macrófagos, e no caso de infecção também por células T. Se o efeito combinado dessas células ainda é insuficiente, segue-se um estado inflamatório crônico, envolvendo a formação de granulomas e tecidos linfoides terciários (12,13).
As características deste estado inflamatório podem diferir dependendo da classe efetora de as células T que estão presentes. Além de patógenos persistentes, as inflamações crônicas podem ser resultado de outras causas, como respostas autoimunes (devido à persistência de antígenos próprios) ou corpos estranhos não degradáveis.
Fagocitoses mal sucedidas de macrófagos podem levar à formação de granulomas, nos possuem o intuito de isolar, através da formação de camadas celulares o invasor, em uma última tentativa de proteger o hospedeiro (13).
Deve-se notar que os mecanismos de inflamação associados a um processo infeccioso são mais compreendidos a se comparar com os demais processos. Não está claro como esse conhecimento pode ser aplicável as demais causas.
Na verdade, embora a inflamação induzida por infecção seja vital, pode ser um caso especial. Os mecanismos inflamatórios crônicos e sistêmicos em geral ainda são mal compreendidos.
As vias de ativação da inflamação
A inflamação pode ser desencadeada por processos exógenos e endógenos.
Os exógenos voltados a infecções microbianas podem ser ativados de duas formas – através dos PAMPs (do inglês Pathogen-associated molecular pattern) e pelos fatores de virulência.
Os PAMPs levam a ativação dos PRR e são características gerais e não especificas, neste contexto as células podem ser ativadas por microrganismos comensais e patogênicos.
Em relação aos fatores de virulência, estes são específicos e levam a uma ativação diferente por sensores específicos, normalmente associados as reações adversas ocasionadas por esses fatores de virulência.
Outros fatores exógenos não associados a infecção são relatados como: compostos alergênicos, tóxicos, irritantes, etc(4).
Os endógenos são sinais produzidos estresse, tecidos danificados ou com mau funcionamento.
A identidade e as características desses sinais são mal definidas. Mas provavelmente pertencem a várias classes funcionais de acordo com a natureza e o grau de anomalias do tecido em questão.
Como exemplo, durante a morte celular necrótica, a membrana plasmática é rompida, resultando na liberação de certos constituintes celulares, incluindo ATP, íons K +, ácido úrico, dentre outros.
Neste contexto o ATP pode se ligar a alguns receptores presentes na superfície dos macrófagos, resultando num efluxo de íons K + que pode levar a ativação do inflamassoma (4).
Conclusão
A ativação da resposta imune inata, ou seja, de mastócitos, macrófagos levam a uma cascata de reações que culminam na inflamação.
Esse processo inflamatório visa conter o agente infeccioso, porém leva a alguns sintomas como dor, rubor, calor, edema e em casos de inflamações crônicas pode levar à perda de função do tecido.
A inflamação é vital e através dessa ativação e consequente cascata que a imunidade adaptativa pode ser ativada e garantir a eliminação do patógeno e possibilitar uma memória imunológica (que iremos abordar nos próximos posts).
Espero que vocês tenham gostado do artigo de hoje falando sobre inflamação!
Deixe seu comentário e compartilhe com os colegas.
Até a próxima.
Referências:
1. Kuprash D v., Nedospasov SA. Molecular and cellular mechanisms of inflammation. Biochemistry (Moscow). 2016 Nov 13;81(11).
2. Innate Immunity: Inflammation | Basicmedical Key [Internet]. [cited 2021 Feb 21]. Available from: https://basicmedicalkey.com/innate-immunity-inflammation/
3. Agita A, Alsagaff MT. Inflammation, Immunity, and Hypertension [Internet]. Vol. 49, Acta medica Indonesiana. Acta Med Indones; 2017 [cited 2021 Feb 21]. p. 158–65. Available from: https://pubmed.ncbi.nlm.nih.gov/28790231/
4. Medzhitov R. Origin and physiological roles of inflammation. Nature. 2008 Jul 1;454(7203).
5. Branco ACCC, Yoshikawa FSY, Pietrobon AJ, Sato MN. Role of Histamine in Modulating the Immune Response and Inflammation. Vol. 2018, Mediators of Inflammation. Hindawi Limited; 2018.
6. Barton GM. A calculated response: Control of inflammation by the innate immune system [Internet]. Vol. 118, Journal of Clinical Investigation. American Society for Clinical Investigation; 2008 [cited 2021 Feb 21]. p. 413–20. Available from: /pmc/articles/PMC2214713/
7. Sugimoto MA, Vago JP, Perretti M, Teixeira MM. Mediators of the Resolution of the Inflammatory Response. Vol. 40, Trends in Immunology. Elsevier Ltd; 2019. p. 212–27.
8. Pober JS, Sessa WC. Evolving functions of endothelial cells in inflammation [Internet]. Vol. 7, Nature Reviews Immunology. Nat Rev Immunol; 2007 [cited 2021 Feb 21]. p. 803–15. Available from: https://pubmed.ncbi.nlm.nih.gov/17893694/
9. Nathan C. Points of control in inflammation [Internet]. Vol. 420, Nature. Nature Publishing Group; 2002 [cited 2021 Feb 21]. p. 846–52. Available from: https://www.nature.com/articles/nature01320
10. Serhan CN, Savill J. Resolution of inflammation: The beginning programs the end [Internet]. Vol. 6, Nature Immunology. Nat Immunol; 2005 [cited 2021 Feb 21]. p. 1191–7. Available from: https://pubmed.ncbi.nlm.nih.gov/16369558/
11. Serhan CN. Resolution phase of inflammation: Novel endogenous anti-inflammatory and proresolving lipid mediators and pathways [Internet]. Vol. 25, Annual Review of Immunology. Annu Rev Immunol; 2007 [cited 2021 Feb 21]. p. 101–37. Available from: https://pubmed.ncbi.nlm.nih.gov/17090225/
12. Drayton DL, Liao S, Mounzer RH, Ruddle NH. Lymphoid organ development: From ontogeny to neogenesis [Internet]. Vol. 7, Nature Immunology. Nature Publishing Group; 2006 [cited 2021 Feb 21]. p. 344–53. Available from: https://www.nature.com/articles/ni1330
13. Kumar V, Hogge A, Baer AA, Abbas AK, Aster JC. BASIC PATHOLOGY T E N T H E D I T I O N [Internet]. 2018 [cited 2021 Feb 21]. Available from: www.medpublish.com.ua