Olá pessoal, tudo bem com vocês??
Nos artigos anteriores nós aprendemos sobre as células e órgãos que fazem parte do sistema imune e também introduzimos um pouco sobre os dois grandes tipos de resposta imune, a inata e a adaptativa.
Hoje abordaremos sobre a imunidade inata, vamos conferir??
Imunidade Inata
Como o próprio nome já diz inato, é uma imunidade que já nasce conosco. A imunidade inata é composta por tecidos, órgãos e células que estão prontamente ali na defesa do corpo. Vamos iniciar pelas barreiras epiteliais:
Barreiras Epiteliais
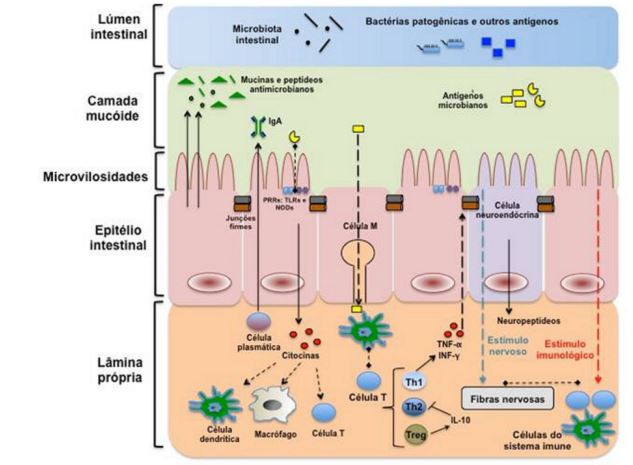
– A pele impede a instalação de microganismos patogênicos não somente por ser uma barreira mecânica, mas também pela ação microbicida das suas secreções, cuja quais podemos citar o ácido láctico, a lisozima, os ácidos graxos insaturados, além do pH ácido. A contínua descamação das células da derme é um fator mecânico que ajuda na eliminação de microrganismos, e a flora normal da pele controla a instalação de organismos patogênicos. O epitélio produz também um grupo de peptídeos que funcionam como antibióticos naturais de largo espectro conhecidos como defensinas (1, 2)
– Em órgãos do nosso corpo, podemos notar a presença de mucosas, a exemplo do sistema respiratório, digestivo e geniturinário. Tais mucosas são citadas como importantes barreiras do nosso corpo. No trato respiratório, os cílios em constante movimento e o muco aglutinam e arrastam partículas maiores para a faringe, onde são deglutidas. Apesar de passar por outros processos de barreiras, os microrganismos que não forem eliminados pelas mesmas e que alcançam os alvéolos são fagocitados pelos macrófagos alveolares (1).
– Além dessas, existem outras barreiras por todo o corpo humano, como no trato digestivo, no qual podemos citar a saliva, que contém substâncias bactericidas e bacteriostáticas e o fluxo constante da saliva carrega as partículas para o estômago; o estômago que por seu pH baixo mata a maioria dos microrganismos; o intestino, no qual, apesar dos líquidos pancreáticos e biliares neutralizarem o pH, a flora normal abundante controla o desenvolvimento de microrganismos patogênicos. Além disso, a camada de muco e o peristaltismo também dificultam a instalação de patógenos. Há o trato geniturinário, no qual um dos exemplos é o fluxo da urina que arrasta as partículas e o pH ácido limita o crescimento de bactérias. E também a conjuntiva dos olhos, onde um possível exemplo é o constante fluxo de lágrimas arrasta os microrganismos para as fossas nasais (2).
Nossa pele, os cílios do nariz e da traqueia, as lagrimas e as células de defesa como: macrófagos, neutrófilos, eosinófilos, mastócitos, basófilos, células dendríticas, células NK… todas essas células possuem receptores que irão reconhecer padrões – que são os chamados PAMPs –
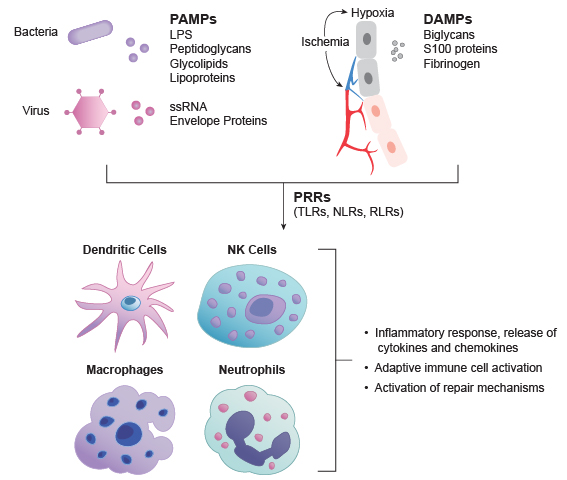
- Os PAMPs (Padrões moleculares associados à patógenos) são moléculas de microrganismos que não são encontradas no hospedeiro. Lipopolisacarideo ou peptidoglicano da parede de bactérias são exemplos dele. Diferentes classes de microrganismos expressam diferentes PAMPs. Dentro dessas estruturas encontramos inclusos os ácidos nucleicos presentes exclusivamente em microrganismos, o RNA dupla fita viral e DNA bacteriano, proteínas exclusivamente bacterianas, proteína iniciada por N-formilmetionina, lipídeos e carboidratos complexos exclusivos de microorganismos, LPS (bactérias gram negativas), ácido lipoteicóico bactérias gram positivas e oligossacarídeos ricos em manose (3).
Nesse contexto os receptores que reconhecem esses padrões são chamados de receptores de reconhecimento de padrões (PRR – sigla do inglês Pattern recognition receptors). Esses receptores como foi dito acima ele reconhece padrões e não é especifico, não garante a capacidade em diferenciar uma espécie da outra. E a isso está atrelado umas das primeiras diferenças entre a imunidade inata e adaptativa. A inata está pronta pra ação, porém não possui especificidade, ela atuará da mesma maneira mesmo para ataques recorrentes do mesmo patógeno.
Vamos conhecer os receptores?
Como há dito, moléculas tais como lipopolissacarídeos, resíduos de manose e ácidos teicoicos, comumente encontradas na superfície de microorganismos, constituem PAMPs e ativam a resposta imune inata, por interação com diferentes receptores conhecidos como Receptores de Reconhecimento de Padrões, dentre os quais a família dos receptores Toll-like. Essa interação é semelhante à complementaridade entre antígeno e anticorpo ou entre antígeno e receptor de linfócitos T, mas, nesse caso, não há diversidade nem capacidade adaptativa para a geração de novos receptores ou reconhecimento de novos padrões moleculares que não aqueles já programados no código genético (4).
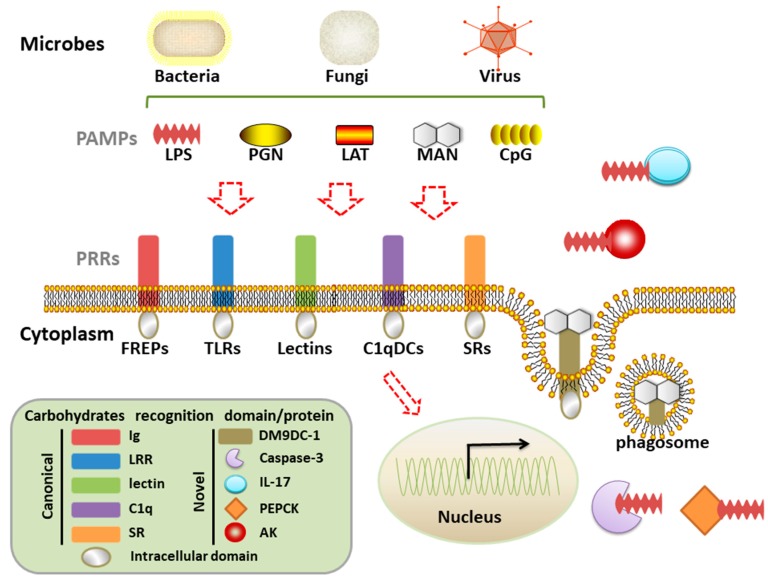
- Receptores Toll-Like, estes merecem destaque por serem o grupo que possui maior diversidade de reconhecimento de padrões, apresentando um papel crucial para defesa do organismo. Os receptores TLRs são divididos em dois grupos, os receptores expressos na superfície celular como: TLR-1, TLR-2, TLR-4, TLR-5, TLR-6 e TLR-11; e o grupo de receptores expressos em endossomos ou lisossomos, composto por TLR-3, TLR-7, TLR-8 e TLR-9 (5). O primeiro grupo é importante por ser responsável pelo reconhecimento da maior parte dos patógenos, devido sua capacidade de reconhecer antígenos de membrana. O reconhecimento dos PAMPs pelos TLRs leva a ativação de diversos fatores de transcrição AP-1 (ativador proteico -1) e NF-KB (fator nuclear kappa B) que expressam genes envolvidos na resposta inflamatória em resposta à infecção, exercendo influência fundamental na amplificação da resposta imune celular (6).
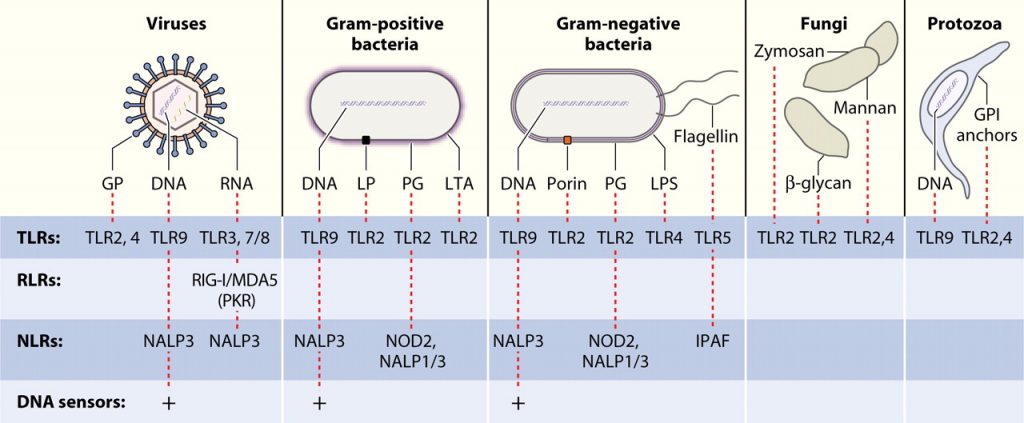
o Receptores de Lectinas tipo-C (CTLR) são proteínas dependentes de Ca2+, capazes de reconhecer açúcares específicos da superfície de células e causar sua aglutinação. Estas proteínas podem estar associadas ao sistema imune, funcionando como proteínas de reconhecimento padrão que se ligam a PAMPs, os quais estão presentes em muitos vertebrados e invertebrados. Usualmente, as CTLR são compostas por diferentes subunidades proteicas e possuem um único domínio de reconhecimento de carboidratos por subunidade (7).
o Os receptores NOD compõem uma família de mais de 20 diferentes proteínas citosólicas, algumas das quais percebem PAMP e DAMP citoplasmáticos e recrutam outras proteínas, formando complexos de sinalização que promovem inflamação. São expressas no citoplasma de diversos tipos celulares (NOD 1 e NOD 2). NLR responde a PAMP e DAMP citoplasmáticos através da formação de complexos de sinalização chamados de INFLAMASSOMOS, que geram formas ativas da citocina inflamatória IL-1. As respostas do NLR-Inflamassomo são induzidas por uma grande variedade de estímulos citoplasmáticos, incluindo produtos microbianos, toxinas e redução nas concentrações do íon potássio, que são frequentemente associados a infecções e estresse celular (4).
o Os receptores semelhantes a RIG-I (RLRs) RIG-I, MDA5 e LGP2 desempenham um papel importante na detecção de patógenos de infecção por vírus de RNA para iniciar e modular a imunidade antiviral. Os RLRs detectam ligantes de RNA virais ou auto RNA processado no citoplasma para desencadear a imunidade e inflamação inatas e para transmitir a expressão do gene que serve para controlar a infecção. É importante ressaltar que os RLRs cooperam na sinalização de redes de diafonia com receptores Toll-like e outros fatores para transmitir imunidade inata e para modular a resposta imune adaptativa. A regulação de RLR ocorre em uma variedade de níveis variando de autorregulação a interações de ligante e cofator e modificações pós-tradução (7).
Conclusão
No artigo de hoje conhecemos sobre a imunidade inata e seus componentes químicos e físicos. Podemos resumir então que à medida que um patógeno adentra o organismo ele sofrerá ações das barreiras epiteliais e assim que ativar algum PRR uma cascata de reações levará ao processo inflamatório, ponto chave da imunidade inata, momento em que durante esse processo inflamatório as células dendríticas ativadas poderão possibilitar a ativação da imunidade adaptativa. No próximo artigo veremos sobre o processo inflamatório.
Espero que vocês tenham gostado e até a próxima!!
Referências
- CRUVINEL, W. M. et al. Sistema Imunitário – Parte I: Fundamentos da imunidade inata com ênfase nos mecanismos moleculares e celulares da resposta inflamatória. Revista Brasileira de Reumatologia. v.50, n.4, p.434-61, 2010.
- JÚNIOR, D. M. et al. Sistema Imunitário – Parte II. Fundamentos da resposta imunológica mediada por linfócitos T e B. Revista Brasileira de Reumatologia. v.50, n.5, p.552-80, 2010.
- ABBAS, A. K.; LICHTMAN, A. H.; PILLAI, S. Imunologia Celular e Molecular. 8 ed. Rio de Janeiro: Elsevier Editora Ltda, 2015. 552 p.
- PERINI, J. A. L. et al. Omega-3 and omega-6 polyunsaturated fatty acids: metabolism in mammals and immune response. Rev. Nutr. v.23, n.6, 2010.
- KAWAI T, AKIRA S. The role of pattern-recognition receptors in innate immunity: update on Toll-like receptors. Nat Immunol. 2010; 11(5):373-84.
- LIEW G, WANG JJ, MITCHELL P: Preterm birth, long-term survival, and fertility. JAMA 2008;300(2):167, author reply 167-168.
- HAIDAMUS, L. L. A. A suplementação com ácidos graxos poliinsaturados ômega-3 reduziu a concentração plasmática de eicosanóides pró-inflamatórios, da enzima lactato desidrogenase e de lesões musculares em ratos submetidos a sessões de natação. Campinas. Tese (Mestrado em Ciências da Alimentação). Departamento de Engenharia de Alimentos, Universidade de Campinas; 2007.